آیا به زودی در برابر باکتریها شکست خواهیم خورد؟
human-vs-bacteria
باکتریها نقش بسیار زیادی در بروز بیماریهای گوناگون دارند و در طول تاریخ علم پزشکی، محققان و دانشمندان به طور مداوم در حال پیدا کردن راههای جدید برای مقابله با باکتریها هستند. اما ...
4.73
گروه آموزشی ویدوآل
6920
آیا به زودی در برابر باکتریها شکست خواهیم خورد؟

Vidoal

باکتریها نقش بسیار زیادی در بروز بیماریهای گوناگون دارند و در طول تاریخ علم پزشکی، محققان و دانشمندان به طور مداوم در حال پیدا کردن راههای جدید برای مقابله با باکتریها هستند. اما این مسئله تا کجا پیش رفته؛ آیا به زودی در برابر باکتریها شکست خواهیم خورد؟
همه ما این جمله رو زیاد شنیدیم که در ایام قدیم گرچه مرگ و میر فراوان بود اما بیماریها و عوامل بیماریزا تا این حد متنوع و گسترده نبودند. بعد از کشف پنیسیلین توسط دکتر الکساندر فلمینگ و به بازار آمدن سایر آنتیبیوتیکها، جامعه بشری در برابر عوامل بیماریزا به خصوص باکتریها و میکروبها تا حدودی احساس امنیت کرد اما رفتهرفته با گسترش داروهای آنتیبیوتیک به نظر میرسید بیماریهای جدیدی نیز بروز پیدا میکنند که گاهی فرم تغییریافته و مقاوم شدهای از عوامل بیماریزای سابق بودند (منبع).
اینجا بود که دانشمندان و محققان به این فکر افتادند که استفاده از آنتیبیوتیکها بهتدریج منجر به مقاومسازی و پایداری برخی باکتریها و میکروبهایی میشود که از اثر آنتیبیوتیک استفاده شده توسط بیمار در امان ماندهاند. البته موضوع آنقدرها هم بغرنج و فاجعهبار نیست. دکتر ماکوتو جونز، پزشک عفونی بیماری در دانشگاه یوتا در آمریکا در اینباره میگوید: «این موضوع فقط در مورد برخی از باکتریها صدق میکند و خوشبختانه استفاده از آنتیبیوتیک مناسب برای آن، بسیار بهندرت برای انسان به کار گرفته میشود. به طور کلی آنتيبيوتيكها داروهايي قوياند كه ميكروبها را از بين برده و مانع تكثير آنها ميشوند. مقاومت دارويي موضوعي است كه از گذشته وجود داشته است. ميكروبها مرتب تغيير ميكنند تا آنتيبيوتيكها را از بين ببرند. معمولا مقاومت به شكل يك موتاسيون (یا جهش) رخ ميدهد باید توجه داشت که جهش كروموزومي در ميكروبها خيلي بيشتر از موجودات ديگر است» (منبع)
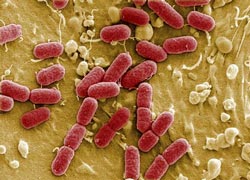
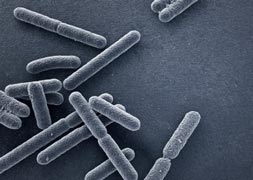
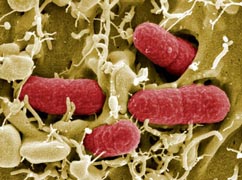
شاید در اینجا این پرسش مطرح شود که اصولا باکتریها و میکروبها چه موجوداتیاند؟ باکتریها ارگانیزمهای تکسلولی هستند که در همه جای بدن (بهجز در خون و مایع نخاعی) و خارج از بدن یافت میشوند. بسیاری از باکتریها مفید هستند، اما باکتریهای بیماریزایی هم وجود دارند که عامل ایجاد برخی مریضیها مانند مانند گلودرد و عفونت گوش میشوند. باکتریها به دو نوع گِرَم مثبت و گِرَم منفی تقسیم میشوند. اساس این نوع تقسیمبندی به ساختار دیواره سلولی هر باکتری بستگی دارد. باکتریهای گرم مثبت، مثل استرپتوکوکوس، دیوارههای باریک، نفوذپذیر و تکلایهای دارند، در حالی که باکتریهای گرم منفی مثل اشرشیاکُلای، دیوارههای ضخیم و نفوذپذیری اندکی دارند و دیواره سلولی آنها دو لایه است. یک آنتیبیوتیک خوب، باید بتواند به درون هر دو نوع باکتریها نفوذ کند و وارد آنها شود. ویروس از باکتری کوچکتر است. ویروسها قادر نیستند در بیرون از سلولهای بدن، زنده بمانند. ویروسها با حمله به سلولهای سالم و تولیدمثل در آنها، سبب بروز بیماری میشوند (منبع).
مقاومت به آنتیبیوتیک یکی از مهمترین مشکلات سلامتی عمومی است. همانطور که گفته شد مقاومت به آنتیبیوتیک وقتی ایجاد میشود که باکتری به گونهای تغییر کند که اثر دارو را کم کند یا کاملا از بین ببرد. این باکتری تغییریافته زنده میماند و آسیبهای جدیدی به سیستم بدن وارد میکند. تقریبا هر نوع باکتری قابلیت مقاومسازی دارد و به مرور قویتر میشود و بهتدریج کمتر به درمان آنتیبیوتیکی پاسخ میدهد. باکتریهای مقاوم به آنتیبیوتیک بهسرعت در بین افراد جامعه پخش میشوند و بهعنوان یک بیماری عفونی جدید به نظر میآیند. از این رو مقابله با آنها و از بین بردنشان دشوارتر و پرهزینهتر خواهد بود. به همین دلیل یک از دغدغههای مراکز کنترل و پیشگیری از بیماریها، موضوع مقاومت به آنتیبیوتیکهاست. مقاومت آنتیبیوتیکی حتی در عفونتهای متداول نیز ممکن است خطرات و مشکلات فراوانی برای کودکان و بزرگسالان فراهم کند. میکروبها میتوانند در مقابل داروها مقاوم شوند. این که بدن فرد به دارویی خاص مقاومت نشان میدهد تصور غلطی است. در واقع این میکروبها هستند که مقاوم شدهاند نه بدن انسان. بیماری میتواند از فرد مبتلا به عفونت مقاوم به یک داروی معین، به فرد دیگری انتقال یابد. به این ترتیب ممکن است یک بیماری که به سختی درمانپذیر است گسترش یابد. در بعضی موارد مقابله با بیماری چنان دشوار میشود که به عوارض و ناتوانیهای جدی یا حتی مرگ منجر میشود (منبع(
با توجه به آنچه گفته شد این سوال پیش میآید که در نهایت چه باید کرد؟ اولین قدم عدم استفاده خودسرانه از آنتیبیوتیک و کاهش مصرف آنهاست. باید توجه داشت که آنتیبیوتیکها بر بیماریهای ویروسی تاثیر مخربی ندارند و بلکه در بسیاری از موارد به رشد و گسترش ویروسها کمک میکنند، از این رو تشخیص درست بیماری و استفاده از داروی مناسب بسیار حائز اهمیت است. نکته دیگر این که برای هر بیماری باکتریایی معمولی مانند سرماخوردگی نباید به سراغ استفاده از آنتیبیوتیکها رفت و حتیالمقدور باید با درمانهای سنتی و خوردن مواد مغذی دوره درمان بیماری را کامل کرد. مسئلهای که کمتر به آن توجه میشوند این است که اثربخشی آنتیبیوتیکها بستگی زیادی به کامل کردن دوره درمان و خوردن این داروها در زمان تعیین شده دارد. گاهی ممکن است علائم ظاهری بیماری رفع شود اما باکتریهای بیماریزا همچنان در بدن فرد وجود داشته باشند و با حمله بعدی باکتریها اثرات مخربتر بر بدن شخص بگذارند که نتیجه آن استفاده از داروهای قویتر خواهد بود. گرچه توجه به تاریخ مصرف هر چیزی به خصوص مواد خوراکی اهمیت ویژهای دارد اما در مورد آنتیبیوتیکها پزشکان معتقدند که بهتر است آنتیبیوتیکها باقیمانده بعد از دوره درمان حتی در صورت داشتن تاریخ مصرف هم دور ریخته شوند. یکی از دلایل این امر، عدم رعایت شرایط صحیح و مناسب برای نگهداری آنتیبیوتیکها ذکر شده است (منابع: FDA و ScienceDaily).
منابع: BBC | Nature | MedicalNewsToday | Tufts | FDA | ScienceDaily
همه ما این جمله رو زیاد شنیدیم که در ایام قدیم گرچه مرگ و میر فراوان بود اما بیماریها و عوامل بیماریزا تا این حد متنوع و گسترده نبودند. بعد از کشف پنیسیلین توسط دکتر الکساندر فلمینگ و به بازار آمدن سایر آنتیبیوتیکها، جامعه بشری در برابر عوامل بیماریزا به خصوص باکتریها و میکروبها تا حدودی احساس امنیت کرد اما رفتهرفته با گسترش داروهای آنتیبیوتیک به نظر میرسید بیماریهای جدیدی نیز بروز پیدا میکنند که گاهی فرم تغییریافته و مقاوم شدهای از عوامل بیماریزای سابق بودند (منبع).
اینجا بود که دانشمندان و محققان به این فکر افتادند که استفاده از آنتیبیوتیکها بهتدریج منجر به مقاومسازی و پایداری برخی باکتریها و میکروبهایی میشود که از اثر آنتیبیوتیک استفاده شده توسط بیمار در امان ماندهاند. البته موضوع آنقدرها هم بغرنج و فاجعهبار نیست. دکتر ماکوتو جونز، پزشک عفونی بیماری در دانشگاه یوتا در آمریکا در اینباره میگوید: «این موضوع فقط در مورد برخی از باکتریها صدق میکند و خوشبختانه استفاده از آنتیبیوتیک مناسب برای آن، بسیار بهندرت برای انسان به کار گرفته میشود. به طور کلی آنتيبيوتيكها داروهايي قوياند كه ميكروبها را از بين برده و مانع تكثير آنها ميشوند. مقاومت دارويي موضوعي است كه از گذشته وجود داشته است. ميكروبها مرتب تغيير ميكنند تا آنتيبيوتيكها را از بين ببرند. معمولا مقاومت به شكل يك موتاسيون (یا جهش) رخ ميدهد باید توجه داشت که جهش كروموزومي در ميكروبها خيلي بيشتر از موجودات ديگر است» (منبع)



شاید در اینجا این پرسش مطرح شود که اصولا باکتریها و میکروبها چه موجوداتیاند؟ باکتریها ارگانیزمهای تکسلولی هستند که در همه جای بدن (بهجز در خون و مایع نخاعی) و خارج از بدن یافت میشوند. بسیاری از باکتریها مفید هستند، اما باکتریهای بیماریزایی هم وجود دارند که عامل ایجاد برخی مریضیها مانند مانند گلودرد و عفونت گوش میشوند. باکتریها به دو نوع گِرَم مثبت و گِرَم منفی تقسیم میشوند. اساس این نوع تقسیمبندی به ساختار دیواره سلولی هر باکتری بستگی دارد. باکتریهای گرم مثبت، مثل استرپتوکوکوس، دیوارههای باریک، نفوذپذیر و تکلایهای دارند، در حالی که باکتریهای گرم منفی مثل اشرشیاکُلای، دیوارههای ضخیم و نفوذپذیری اندکی دارند و دیواره سلولی آنها دو لایه است. یک آنتیبیوتیک خوب، باید بتواند به درون هر دو نوع باکتریها نفوذ کند و وارد آنها شود. ویروس از باکتری کوچکتر است. ویروسها قادر نیستند در بیرون از سلولهای بدن، زنده بمانند. ویروسها با حمله به سلولهای سالم و تولیدمثل در آنها، سبب بروز بیماری میشوند (منبع).
مقاومت به آنتیبیوتیک یکی از مهمترین مشکلات سلامتی عمومی است. همانطور که گفته شد مقاومت به آنتیبیوتیک وقتی ایجاد میشود که باکتری به گونهای تغییر کند که اثر دارو را کم کند یا کاملا از بین ببرد. این باکتری تغییریافته زنده میماند و آسیبهای جدیدی به سیستم بدن وارد میکند. تقریبا هر نوع باکتری قابلیت مقاومسازی دارد و به مرور قویتر میشود و بهتدریج کمتر به درمان آنتیبیوتیکی پاسخ میدهد. باکتریهای مقاوم به آنتیبیوتیک بهسرعت در بین افراد جامعه پخش میشوند و بهعنوان یک بیماری عفونی جدید به نظر میآیند. از این رو مقابله با آنها و از بین بردنشان دشوارتر و پرهزینهتر خواهد بود. به همین دلیل یک از دغدغههای مراکز کنترل و پیشگیری از بیماریها، موضوع مقاومت به آنتیبیوتیکهاست. مقاومت آنتیبیوتیکی حتی در عفونتهای متداول نیز ممکن است خطرات و مشکلات فراوانی برای کودکان و بزرگسالان فراهم کند. میکروبها میتوانند در مقابل داروها مقاوم شوند. این که بدن فرد به دارویی خاص مقاومت نشان میدهد تصور غلطی است. در واقع این میکروبها هستند که مقاوم شدهاند نه بدن انسان. بیماری میتواند از فرد مبتلا به عفونت مقاوم به یک داروی معین، به فرد دیگری انتقال یابد. به این ترتیب ممکن است یک بیماری که به سختی درمانپذیر است گسترش یابد. در بعضی موارد مقابله با بیماری چنان دشوار میشود که به عوارض و ناتوانیهای جدی یا حتی مرگ منجر میشود (منبع(
با توجه به آنچه گفته شد این سوال پیش میآید که در نهایت چه باید کرد؟ اولین قدم عدم استفاده خودسرانه از آنتیبیوتیک و کاهش مصرف آنهاست. باید توجه داشت که آنتیبیوتیکها بر بیماریهای ویروسی تاثیر مخربی ندارند و بلکه در بسیاری از موارد به رشد و گسترش ویروسها کمک میکنند، از این رو تشخیص درست بیماری و استفاده از داروی مناسب بسیار حائز اهمیت است. نکته دیگر این که برای هر بیماری باکتریایی معمولی مانند سرماخوردگی نباید به سراغ استفاده از آنتیبیوتیکها رفت و حتیالمقدور باید با درمانهای سنتی و خوردن مواد مغذی دوره درمان بیماری را کامل کرد. مسئلهای که کمتر به آن توجه میشوند این است که اثربخشی آنتیبیوتیکها بستگی زیادی به کامل کردن دوره درمان و خوردن این داروها در زمان تعیین شده دارد. گاهی ممکن است علائم ظاهری بیماری رفع شود اما باکتریهای بیماریزا همچنان در بدن فرد وجود داشته باشند و با حمله بعدی باکتریها اثرات مخربتر بر بدن شخص بگذارند که نتیجه آن استفاده از داروهای قویتر خواهد بود. گرچه توجه به تاریخ مصرف هر چیزی به خصوص مواد خوراکی اهمیت ویژهای دارد اما در مورد آنتیبیوتیکها پزشکان معتقدند که بهتر است آنتیبیوتیکها باقیمانده بعد از دوره درمان حتی در صورت داشتن تاریخ مصرف هم دور ریخته شوند. یکی از دلایل این امر، عدم رعایت شرایط صحیح و مناسب برای نگهداری آنتیبیوتیکها ذکر شده است (منابع: FDA و ScienceDaily).
منابع: BBC | Nature | MedicalNewsToday | Tufts | FDA | ScienceDaily
برچسبها:



اگر این مطلب برای شما مفید بوده، از ویدوآل حمایت کنید
کلیک کنید
سوالات و نظرات کاربران








1
محمد امیر نجفقلی طهرانی
سه شنبه، 17 اسفند 1395
توی مردم ما مصرف خودسرانه ی دارو خیلی بالاست و این نگران کنندست
0
مجید کریمی
چهارشنبه، 11 اسفند 1395
مصرف خودسرانه دارو که بین مردم رواج داره این مشکل رو تا این حد بزرگ کرده . وگرنه آنتی بیوتیک ها اگه مناسب باشند هیچ وقت باعث قوی تر شدن باکتری ها و ویروس ها نمیشن
0
سعید
پنج شنبه، 28 بهمن 1395
با توجه به عنوان انتظار بحث شواهد محور درباره احتمال بروز اپیدمی عفونت باکتریایی مقاوم و راهکار های ممکن مقابله رو داشتم ولی متن بیشتر اطلاعات پایه و بدیهی بود.
0
مصطفی ک
شنبه، 04 دی 1395
این درسته که باکتری ها و میکروب هر دفعه ای نسبت به داروی قبلی که ضدشون بود مقاوم تر میشن و تکامل می یابن
0
کوثر رحیم پور
سه شنبه، 21 دی 1395
بله لستفاده خودسرانه انتی بیوتیک ها که امروزه هم در کشور عادی شده است ضررهاس جبزان ناپذیری دارد و در بیماری های عفونی بدن که باید از انتی بیوتیک استفاده کرد وقتی بدن به آن مقاوممی شود ممکن است یک عفونت ساده منجرب مرگ شود.باید فرهنگ استفاده درست از آن را آموخت و تا حد ممکن از آن استفاده نکرد.انتی بیوتیک ها فقط سریعا بیماری را درمان می کنند در حالیکه داروهای گیاهی و سنتی بدون ضرر و عوارض کمی در مدت طولانی تری مراحل درمان را انجام می دهند
0
هادي اصفهاني
چهارشنبه، 24 آذر 1395
مطلب خوبي هست ولي به نظرم عنوان مناسبي براي آن در نظر گرفته نشده است
0
سجاد علیزاده
یکشنبه، 16 آبان 1395
کم کم تاثیر داروها بر روی بیماری ها داره از بین میره. اطراف من آدم های زیادی استن که آنتی بیوتیک رو مثل نقل و نبات میخورن با این وجود در طول سال سرما خوردن و فین میکنن.
0
علی اکبر محمدی
پنج شنبه، 27 خرداد 1395
"این که بدن فرد به دارویی خاص مقاومت نشان میدهد تصور غلطی است."مبحث مقاومت دارویی بسیار گسترده هست و فقط مربوط به آنتی بیوتیک ها نمیشه. در بسیاری از موارد "بدن" انسان به یک دارو مقاوم میشه. مثل داروهایی که در شیمی درمانی استفاده میشه. هر چند جمله ی بالا در مورد باکتری های صحیح می باشد.
نويسنده
میلاد شکیب
تامین و مدیریت محتوا حرفه اصلیام است؛ فرقی نمیکند در یک نشریه یا در فضای آنلاین. آنچه مهم است دقت در نوشتن، استفاده از منابع معتبر، بهرهگیری از یک زبان ساده و روان و تامین محتوای کاربردی است.